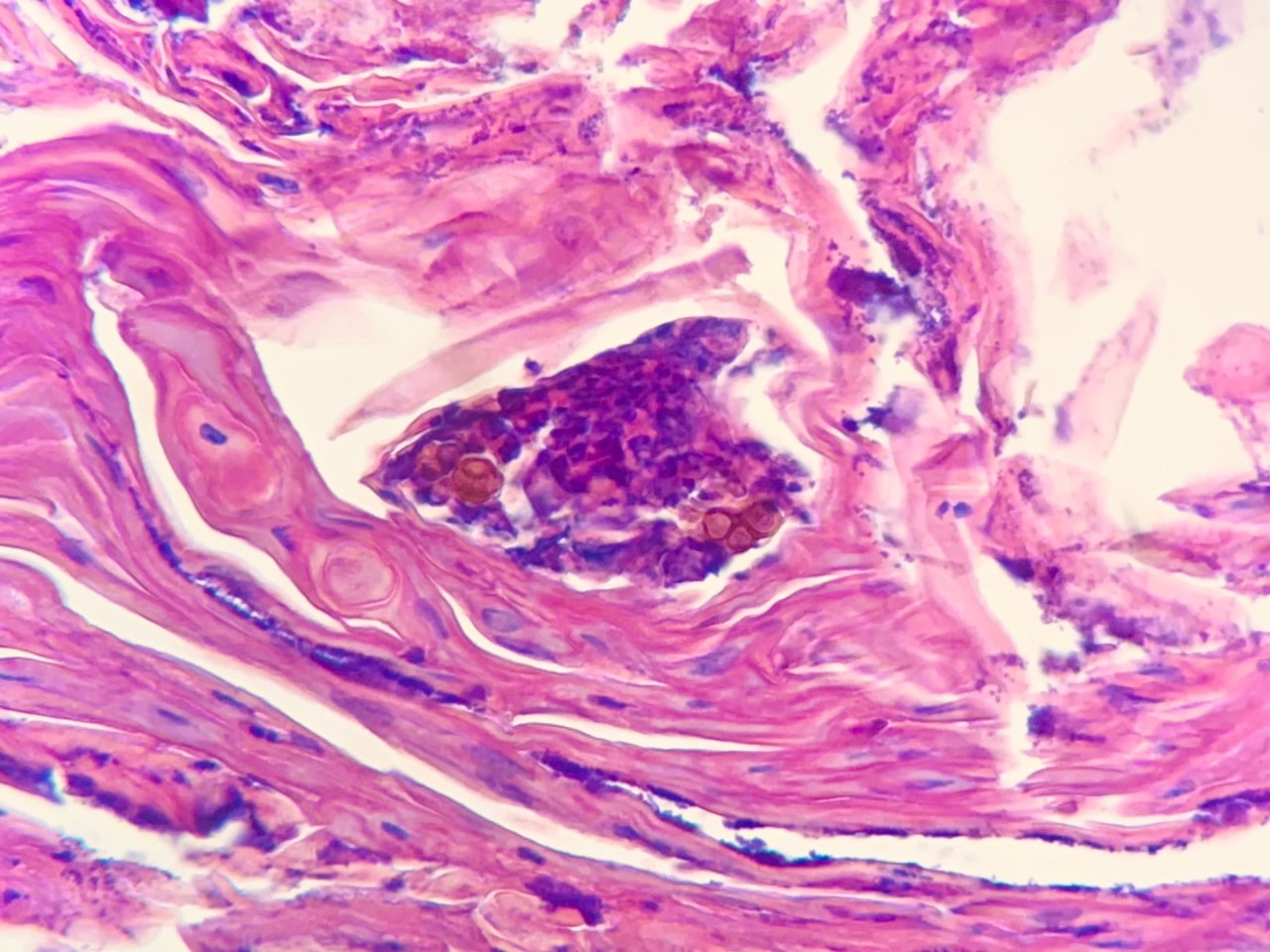
Chromoblastomycosis: a combination therapy approach
Abstract
Chromoblastomycosis is a chronic and subcutaneous mycosis caused by various dematiaceous
fungi, In Latin America, the most frequently found species are Fonsecaea pedrosoi and
Cladophialophora carrionii.
Treatment is a challenge because of the lack of response and recurrence in in some cases,
especially in patients with extensive and chronic lesions.
We report an individual with relapse of chromoblastomycosis (by Fonsecaea pedrosoi) in the
right lower limb, who had undergone incomplete treatment with terbinafine and itraconazole. The
patient responded favorably to retreatment with itraconazole and terbinafine combined with
partial surgical resection of the lesion and skin grafting at the surgical site.
Downloads
References
Alejandra Marulanda-Galvis Cromomicosis, una enfermedad tropical olvidada: revisión de tema a
propósito de un caso clínico. Rev Asoc Colomb Dermatol. 2021; 29(1): 45-55.
2. Queiroz-Telles F., Esterre P., Pérez-Blanco M., Vitale R. G. et ál.Chromoblastomycosis: an
overview of clinical manifestations, diagnosis and treatment, Med. Mycol., 2009, 4: 1-13.
3. Burstein Z., Cromomicosis: clínica y tratamiento; situación epidemiológica en Latinoamérica,
Rev. Perú Med. Exp. Salud Pública, 2004, 3: 167-176.
4. Padilla M.C., Martínez V., Peña J., Novales J. et ál. Cromoblastomicosis. Presentación de dos
casos, Rev. Cent. Dermatol. Pascua, 2006, 15: 181-187.
5. Minotto R, Bernardi CD, Mallmann LF, Edelweiss MI, Scroferneker ML. Chromoblastomycosis: a
review of 100 cases in the state of Rio Grande do Sul, Brazil. J Am Acad Dermatol. 2001; 44: 585-592.
6. Liu H, Sun J, Li M, Cai W, Chen Y, Liu Y, Huang H, Xie Z, Zeng W, Xi L. Molecular Characteristics of Regional Chromoblastomycosis in Guangdong, China: Epidemiological, Clinical, Antifungal Susceptibility, and Serum Cytokine Profiles of 45 Cases. Front Cell Infect Microbiol. 2022 Feb 18; 12:810604. doi: 10.3389/fcimb.2022.810604. PMID: 35252030; PMCID: PMC8894709.
7. Sousa IS, Mello TP, Pereira EP, Granato MQ, Alviano CS, Santos ALS, Kneipp LF. Biofilm Formation by Chromoblastomycosis Fungi Fonsecaea pedrosoi and Phialophora verrucosa: Involvement with Antifungal Resistance. J Fungi (Basel). 2022 Sep 15;8(9):963. doi: 10.3390/jof8090963. PMID: 36135688; PMCID: PMC9504689.
8. Negroni R. Micosis profunda de la piel y tejidos blandos, Lecciones de Clínica Micológica, Ed. La
Agenda, Buenos Aires, 1997, 84-85.
9. Negroni R., Helou S. Problemas clínicos en micología médica: problema nº 6, Rev. Iberam.
Micol., 2003, 20: 179-180.
10.Krzyściak PM, Pindycka-Piaszczyńska M, Piaszczyński M. Chromoblastomycosis. Postepy
Dermatol Alergol. 2014; 31: 310-321.
11. Patterson JW. Weedon’s skin pathology. 4th ed. USA: Elsevier. 2016. pp. 703-705.
12. Bonifaz A, Saúl A, Paredes-Solis V, Araiza J, Fierro-Arias L. Treatment of chromoblastomycosis
with terbinafine: experience with four cases.J Dermatolog Treat. 2005; 16: 47-51.
13. Olivia De Tezanos Pinto, Patricia Fernández Pardal, Liliana Olivares, Ricardo Negroni,
Alicia Arechavala, María Emilia Candiz, Esteban Maronna. Cromoblastomicosis: una nueva
propuesta terapéutica Dermatol. Argent., 2012, 18(5): 396-400).
1. Heliana Marcela Botello-Mojica; Lucía Vanden en den-Medina; Felipe Jaramillo-Ayerbe; Mayra
Alejandra Marulanda-Galvis Cromomicosis, una enfermedad tropical olvidada: revisión de tema a
propósito de un caso clínico. Rev Asoc Colomb Dermatol. 2021; 29(1): 45-55.
2. Queiroz-Telles F., Esterre P., Pérez-Blanco M., Vitale R. G. et ál.Chromoblastomycosis: an
overview of clinical manifestations, diagnosis and treatment, Med. Mycol., 2009, 4: 1-13.
3. Burstein Z., Cromomicosis: clínica y tratamiento; situación epidemiológica en Latinoamérica,
Rev. Perú Med. Exp. Salud Pública, 2004, 3: 167-176.
4. Padilla M.C., Martínez V., Peña J., Novales J. et ál. Cromoblastomicosis. Presentación de dos
casos, Rev. Cent. Dermatol. Pascua, 2006, 15: 181-187.
5. Minotto R, Bernardi CD, Mallmann LF, Edelweiss MI, Scroferneker ML. Chromoblastomycosis: a
review of 100 cases in the state of Rio Grande do Sul, Brazil. J Am Acad Dermatol. 2001; 44: 585-592.
6. Liu H, Sun J, Li M, Cai W, Chen Y, Liu Y, Huang H, Xie Z, Zeng W, Xi L. Molecular Characteristics of Regional Chromoblastomycosis in Guangdong, China: Epidemiological, Clinical, Antifungal Susceptibility, and Serum Cytokine Profiles of 45 Cases. Front Cell Infect Microbiol. 2022 Feb 18; 12:810604. doi: 10.3389/fcimb.2022.810604. PMID: 35252030; PMCID: PMC8894709.
7. Sousa IS, Mello TP, Pereira EP, Granato MQ, Alviano CS, Santos ALS, Kneipp LF. Biofilm Formation by Chromoblastomycosis Fungi Fonsecaea pedrosoi and Phialophora verrucosa: Involvement with Antifungal Resistance. J Fungi (Basel). 2022 Sep 15;8(9):963. doi: 10.3390/jof8090963. PMID: 36135688; PMCID: PMC9504689.
8. Negroni R. Micosis profunda de la piel y tejidos blandos, Lecciones de Clínica Micológica, Ed. La
Agenda, Buenos Aires, 1997, 84-85.
9. Negroni R., Helou S. Problemas clínicos en micología médica: problema nº 6, Rev. Iberam.
Micol., 2003, 20: 179-180.
10.Krzyściak PM, Pindycka-Piaszczyńska M, Piaszczyński M. Chromoblastomycosis. Postepy
Dermatol Alergol. 2014; 31: 310-321.
11. Patterson JW. Weedon’s skin pathology. 4th ed. USA: Elsevier. 2016. pp. 703-705.
12. Bonifaz A, Saúl A, Paredes-Solis V, Araiza J, Fierro-Arias L. Treatment of chromoblastomycosis
with terbinafine: experience with four cases.J Dermatolog Treat. 2005; 16: 47-51.
13. Olivia De Tezanos Pinto, Patricia Fernández Pardal, Liliana Olivares, Ricardo Negroni,
Alicia Arechavala, María Emilia Candiz, Esteban Maronna. Cromoblastomicosis: una nueva
propuesta terapéutica Dermatol. Argent., 2012, 18(5): 396-400).